Journée internationale des femmes 2020 : pourquoi tant de femmes meurent-elles d’un cancer du col de l’utérus?
En 2018, on estime à 311 000 le nombre de femmes décédées des suites du cancer du col de l’utérus. Plus de 85 pour cent de ces femmes vivaient dans des pays à faible revenu et à revenu intermédiaire. Cette même année, 570 000 nouveaux cas ont été diagnostiqués.

Les inégalités face au cancer du col de l’utérus sont très élevées. Dans 42 pays à travers le monde, il fait plus de victimes que toute autre forme de cancer parmi la population de femmes. En Suisse en revanche, il n’arrive qu’en 19, et constitue l’un des cancers les moins meurtriers. Le taux de mortalité est actuellement le plus élevé au Malawi, où Médecins Sans Frontières (MSF) a déployé son programme le plus ambitieux, suivi de près par le Mali et le Zimbabwe. À travers le monde, les femmes australiennes et néo-zélandaises sont les moins à même de développer un tel cancer. Selon la Société canadienne du cancer, environ 1 350 Canadiennes ont reçu un diagnostic de cancer du col de l’utérus en 2019. On estime que 410 d’entre elles en mourront.
Le cancer du col de l’utérus est évitable − et curable s’il est détecté assez tôt.
Alors pourquoi le cancer du col de l’utérus continue de faire tant de victimes chez les femmes ? Tout d’abord, nous devons mieux comprendre comment le cancer se développe.
« »
| |
TWEET THIS:
Comment contracte-t-on le cancer du col de l’utérus?
Presque tous les cas de cancer du col de l’utérus sont attribuables à une infection persistante par le virus du papillome humain, ou VPH. Le VPH est transmis sexuellement – en fait, c’est l’une des infections sexuellement transmissibles les plus courantes, et elle peut être contractée autant par les hommes que les femmes. Il existe plus de 100 souches de VPH, mais deux souches particulièrement virulentes, les types 16 et 18, causent environ 70 % de tous les cas de cancer du col de l’utérus.
Chez de nombreuses femmes, l’infection se résorbe spontanément. Mais pour d’autres, l’infection chronique finit par provoquer des anomalies dans les cellules du col de l’utérus : c’est alors qu’on parle de précancer. Si ces cellules ne sont pas traitées, elles peuvent évoluer vers le cancer, silencieusement – mais sans toutefois être invisibles – sur une période de 15 à 20 ans.
Malheureusement, l’infection au VPH est particulièrement agressive chez les femmes et les filles séropositives, ce qui signifie qu’elles peuvent développer un cancer du col de l’utérus en moins de la moitié de ce temps.
Au Malawi, la détection de ce cancer se fait tardivement, l’âge moyen du diagnostic étant de 49 ans, or il est souvent trop tard pour éviter la maladie terminale et les souffrances qui l’accompagnent.
Il s’agit là de cas de cancer du col de l’utérus qui ne devraient pas en être, qui auraient pu être évités.
Que peut-on faire pour prévenir ce type de cancer?
La prévention du cancer du col de l’utérus devrait commencer dès l’âge de neuf ans – avant que les filles ne soient exposées au VPH.
Dans un premier temps, l’Organisation mondiale de la Santé (OMS) recommande une vaccination contre le VPH aux filles âgées entre 9 et 14 ans.
Dans un deuxième temps, on recommande le dépistage du précancer et son traitement. Dans les pays à faible revenu, les programmes de « dépistage et traitement » permettent d’identifier, de détruire ou de retirer les cellules précancéreuses et, si le dépistage régulier se poursuit, de détecter toute récidive et de la prendre en charge, ou d’orienter la patiente vers des soins plus poussés.

Vaccination
Depuis le lancement du premier vaccin en 2006, les programmes de vaccination contre le VPH dans les pays parmi les premiers à l’adopter, comme l’Australie, ont connu un succès impressionnant. Il existe désormais des prévisions convaincantes que le cancer du col de l’utérus sera éliminé dans les pays à revenu élevé dans un avenir proche.
Il existe actuellement deux sociétés pharmaceutiques qui produisent trois vaccins ciblant les souches de VPH cancérigènes. La société pharmaceutique Merck domine les ventes avec deux de ces trois vaccins.
Toutefois, Merck n’a pas réussi à répondre à la demande des pays les plus touchés par le cancer du col de l’utérus. Le vaccin reste inabordable et indisponible pour de nombreux pays, Merck accordant la priorité aux clients qui paient le plus, tels que ceux en Europe et en Amérique du Nord. En conséquence, seulement 21 % des pays à faible revenu ont commencé à utiliser un vaccin contre le VPH, contre 79 % des pays à revenu élevé. En guise de mesure provisoire pour cette pénurie critique de vaccins, l’OMS a publié de nouvelles directives, où elle recommande à certains pays de vacciner un seul groupe d’âge, comme les enfants de 9 ans uniquement.
En conséquence, MSF voit des pays qui s’étaient engagés à déployer la vaccination contre le VPH, être forcés de laisser des millions de filles sans protection. MSF est également limitée dans tous les efforts de vaccination supplémentaires qu’elle pourrait fournir.
VACCINER DES FILLES AU MALAWI

Selon les estimations actuelles, le Malawi a le taux de mortalité attribuable au cancer du col de l’utérus le plus élevé au monde et le deuxième plus haut taux de nouveaux cas chaque année. En janvier 2020, une campagne nationale de vaccination contre le VPH a été entreprise pour la deuxième fois, où les filles de neuf ans recevaient leur première dose, et celles de dix ans leur deuxième dose.
Pendant huit jours, MSF et le ministère de la Santé ont vacciné plus de 8 500 filles dans 100 écoles et 17 centres de santé dans les régions rurales de Chiradzulu.
Dépistage
En 2018, MSF a soumis au dépistage plus de 20 000 femmes dans cinq pays. C’est son intervention la plus significative pour stopper l’avancée du précancer.
Le dépistage reste la clé de la prévention du cancer du col de l’utérus malgré l’efficacité de la vaccination contre le VPH, d’autant plus que de nombreuses femmes aujourd’hui ont grandi avant l’introduction du vaccin et que de nombreuses jeunes filles ne le reçoivent toujours pas. Mais si le dépistage est offert, il faut également avoir la capacité de traiter.
Dans les contextes à faibles ressources, les programmes « dépister et traiter » ont été conçus pour en faire le plus possible auprès des patientes en une seule visite à leur clinique locale, et par un seul fournisseur de soins de santé.
En utilisant l’inspection visuelle à l’acide acétique (IVA), les infirmiers et les sages-femmes peuvent détecter les anomalies ou le précancer du col à l’œil nu, ou à l’aide d’un appareil photo ou d’un téléphone intelligent (cervicographie). Elles sont également équipées pour traiter ce qu’elles trouvent, dans une mesure définie. À l’aide d’une sonde électrique, elles peuvent geler (cryothérapie) ou brûler (ablation thermique) les lésions pour les détruire. L’ensemble de la consultation, avec un accompagnement tout au long, peut être réalisé en 30 minutes.
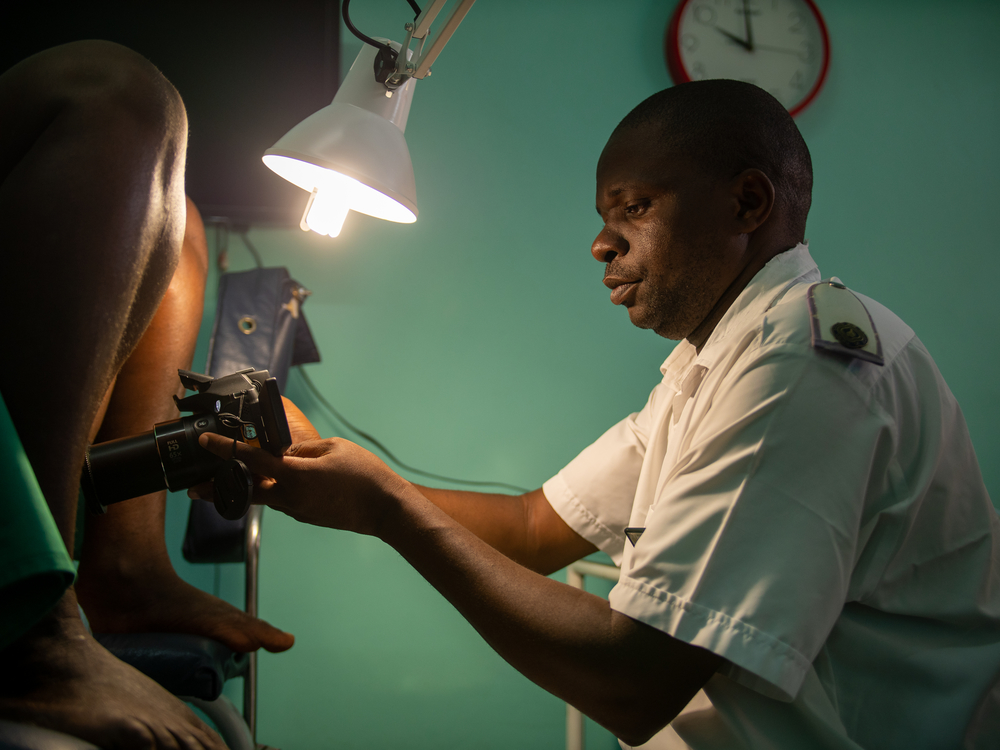
Si un précancer qui ne peut pas être traité sur place, la patiente est orientée vers une autre structure pour une excision électrochirurgicale à l’anse (une technique aussi connue sous son acronyme anglais LEEP). Si l’on soupçonne un cancer, MSF peut également planifier une biopsie.
L’infrastructure et l’équipement relativement simples nécessaires pour le dépistage et le traitement en font une stratégie rentable dans les endroits où les analyses sophistiquées sont hors de portée en raison du coût, de la distance ou des ressources complexes nécessaires pour les prendre en charge. MSF a également étendu son approche « dépistage et traitement » ailleurs dans le monde, pour la rendre accessible à encore plus de femmes, même dans un bus aux Philippines et dans une tente au Zimbabwe.
Pour aider à renforcer les capacités des ministères de la Santé ou des partenaires locaux, MSF se concentre également sur le mentorat des infirmiers et l’introduction d’une assurance qualité régulière par un processus d’évaluation par les pairs et un soutien par des experts. En parallèle, l’engagement communautaire est essentiel, pour expliquer comment l’approche « dépistage et traitement » prévient le cancer, pourquoi il faut agir avant l’apparition des symptômes pour ne pas qu’il soit trop tard, et comment un résultat de dépistage positif n’est généralement pas un diagnostic de cancer, mais une occasion de rester en bonne santé.
Dans le district de Gutu, au Zimbabwe, le recours au dépistage et traitement a atteint 75 % de la population ciblée.
Dépistage et traitement au Zimbabwe
Sœur Mercy Mandizvo, infirmière mentor du projet de prévention et de traitement du cancer du col de l’utérus de MSF à Gutu, au Zimbabwe, est passionnée par ce qui peut être réalisé pour aider les femmes à accéder aux soins dont elles ont besoin.
Et si un cancer du col de l’utérus se développe?
Intervention chirurgicale
Si le dépistage n’est pas réalisé et qu’un cancer se développe, les options de traitement sont limitées dans les pays à faibles ressources. Si la chirurgie est une compétence de haut niveau qui manque souvent, la chimiothérapie et la radiothérapie peuvent se faire encore plus rares.
Complexe et invasif, le cancer du col de l’utérus ne peut être traité par chirurgie qu’à un stade précoce. L’intervention, une hystérectomie abdominale élargie, et l’hospitalisation subséquente, peuvent être intimidantes pour la femme et sa famille à bien des égards.
Pour compléter son programme de prévention et de traitement au Malawi, MSF a ouvert une salle d’opération et un service pour patientes hospitalisées dans la capitale, Blantyre, en décembre 2019. Au Zimbabwe et au Mali, nous soutenons directement les femmes qui sont orientées vers un hôpital spécialisé capable de leur offrir cette option vitale.
Survivre au cancer
Rumbidzai Mushayi a d’abord entendu parler du dépistage dans sa clinique de santé locale au Zimbabwe avant de décider d’y participer. Une série de dépistages et de traitements n’ont pas pu empêcher la détérioration de son état; elle a donc dû subir une chirurgie radicale dans la capitale.
Que fait MSF pour lutter contre ce problème de santé?
En 2019, MSF a fourni des soins à des femmes atteintes du cancer du col de l’utérus dans cinq principaux projets dans le monde.
Zimbabwe
À Gutu, au Zimbabwe, MSF procède au dépistage des femmes par IVA (inspection visuelle à l’acide acétique) et cervicographie, afin de détecter les anomalies et les lésions précancéreuses. Nos équipes traitent sur place (cryothérapie) les lésions précancéreuses et orientent les femmes vers la chirurgie ou la radiothérapie, selon ce qui s’impose.
Philippines
MSF travaille en partenariat avec l’organisation non gouvernementale locale Likhaan pour offrir le dépistage du cancer du col de l’utérus et la cryothérapie, en plus d’autres services de santé sexuelle et reproductive dans la capitale, Manille. En 2017, nous avons vacciné 22 000 filles âgées entre 9 et 13 ans contre le VPH.
Eswatini
MSF a commencé à proposer le dépistage par IVA et la cryothérapie en Eswatini en 2016. Jusqu’à la remise du projet au ministère de la Santé en 2019, MSF a soutenu la formation des infirmiers et piloté un programme de santé mobile et de télémédecine pour le diagnostic réalisé par les infirmiers.
Mali
Dans la capitale Bamako, MSF gère un projet d’oncologie et offre notamment des soins aux femmes atteintes du cancer du col de l’utérus. Depuis 2018, nous offrons des soins palliatifs et des services de soutien à l’hôpital universitaire Point G et au domicile des patientes. En 2020, nous avons également commencé à soutenir les services de dépistage pour les femmes à Bamako.
Malawi
Le projet complet de MSF dédié au cancer du col de l’utérus à Chiradzulu et à Blantyre, au Malawi, fournit la vaccination contre le VPH, le dépistage par IVA et le traitement des états précancéreux. La prise en charge des cas comprend les soins palliatifs ainsi que la chirurgie, qui a débuté avec l’ouverture d’un bloc opératoire en novembre 2019.
Que se passe-t-il si les lacunes ne sont pas comblées?
MSF continue de voir des femmes dans la quarantaine et la cinquantaine arriver trop tard pour recevoir des soins, à un stade de cancer avancé.
Elles peuvent souffrir ou voir leur santé se détériorer, dans une communauté où cette maladie est peu connue. Elles ont peut-être déjà dépensé beaucoup d’argent pour soigner des symptômes inexpliqués, ou encore avoir perdu de l’argent, car elles ont de la difficulté à travailler. Leur cancer peut être défigurant et les isoler.
Le fardeau du cancer du col de l’utérus a créé un énorme besoin en soins palliatifs, un écart que MSF reconnaît dans ses efforts pour réduire la souffrance.
Dans la capitale du Mali, Bamako, nous soutenons un programme de soins palliatifs à domicile et en milieu hospitalier dans l’un des seuls hôpitaux de la capitale à proposer ce type de service. Cinquante pour cent des patientes viennent de l’extérieur de la ville. Le service couvre la prévention et la gestion des symptômes, le soulagement de la douleur et le soutien psychosocial et spirituel. Les femmes sont également traitées pour les effets secondaires de la chimiothérapie, des troubles non cancéreux et des blessures causées par des tumeurs.
Deux fois par semaine, l’équipe se rend également au domicile des patientes, souvent si démunies ou malades qu’elles ne peuvent tout simplement pas se rendre à l’hôpital.

Comment prévenir les décès évitables associés au cancer du col de l’utérus?
D’énormes progrès ont été réalisés dans les pays à revenu élevé, mais il existe des écarts grandissants entre les soins de la meilleure qualité et ceux fournis dans les pays à ressources limitées. L’OMS a publié son projet de stratégie pour l’élimination du cancer du col de l’utérus, qui sera sur la table pour approbation à l’Assemblée mondiale de la Santé en mai. Sans une intensification de la vaccination, du dépistage et du traitement, le nombre de décès continuera d’augmenter. Que peut-on faire de plus?
Il faut améliorer l’approvisionnement en vaccins contre le VPH pour les filles les plus vulnérables. Le vaccin doit être disponible à un prix inférieur, pour garantir que les pays puissent y accéder à un prix abordable. Les organisations humanitaires telles que MSF doivent également pouvoir accéder au vaccin contre le VPH à un prix abordable pour les personnes qu’elles soignent.
Il n’y a pas non plus de temps à perdre pour dépister et traiter plus de femmes. Cela nécessite un personnel de santé formé et maintenu, et un approvisionnement fiable en fournitures. Le « dépistage et traitement » doit être intégré en tant que soins standard aux services de santé existants, y compris les centres de soins de santé primaires en régions rurales et les programmes de lutte contre le VIH. Le dépistage doit également en faire plus : des méthodes plus récentes et plus sensibles doivent être intégrées pour détecter plus tôt les femmes touchées. Entre 2017 et 2018, MSF a doublé sa couverture de dépistage et de traitement et a consacré des ressources pour développer des preuves sur des modèles de soins évolutifs. Pourtant, cela reste une petite contribution à un énorme problème.
Le traitement du cancer doit être intensifié de toute urgence. La mortalité étant toujours aussi élevée, la chimiothérapie, la radiothérapie et la chirurgie doivent être accessibles aux femmes diagnostiquées suffisamment tôt. Finalement, pour aider les femmes et leurs communautés à faire face au précancer et au cancer, il ne faut pas négliger l’importance des systèmes de soutien psychologique et social.
Il est inacceptable que la probabilité qu’une femme meure d’un cancer du col de l’utérus dépende en grande partie de son lieu de résidence.