VIH : de meilleurs outils médicaux, mais pas de meilleurs résultats contre l’infection à VIH à un stade avancé
Les activités mondiales de lutte contre le VIH sont au bord de l’effondrement. Cela s’explique tout d’abord par la présence d’obstacles grandissants dans la mise en œuvre des bonnes pratiques pour fournir les soins usuels. De plus, les prestataires de soins doivent, quant à eux, répondre désormais à des exigences de viabilité en raison de la diminution du soutien international. Médecins Sans Frontières (MSF) constate de graves lacunes dans la réponse au VIH, et celles liées au dépistage, au traitement et à la prévention de la maladie à VIH avancée (MSA) sont des indicateurs clés de la crise croissante.
On a pu constater des progrès substantiels dans l’intensification de la thérapie antirétrovirale (TAR). Cependant, on estime que 30 % des personnes vivant avec le VIH continuent de présenter une infection à VIH à un stade avancé, ce qui contribue de manière significative à la morbidité et à la mortalité actuelles liées au VIH[1]. En 2022, 630 000 personnes sont décédées de maladies liées au VIH dans le monde, ce qui prouve que la mortalité liée au VIH n’a pas diminué par rapport aux objectifs.
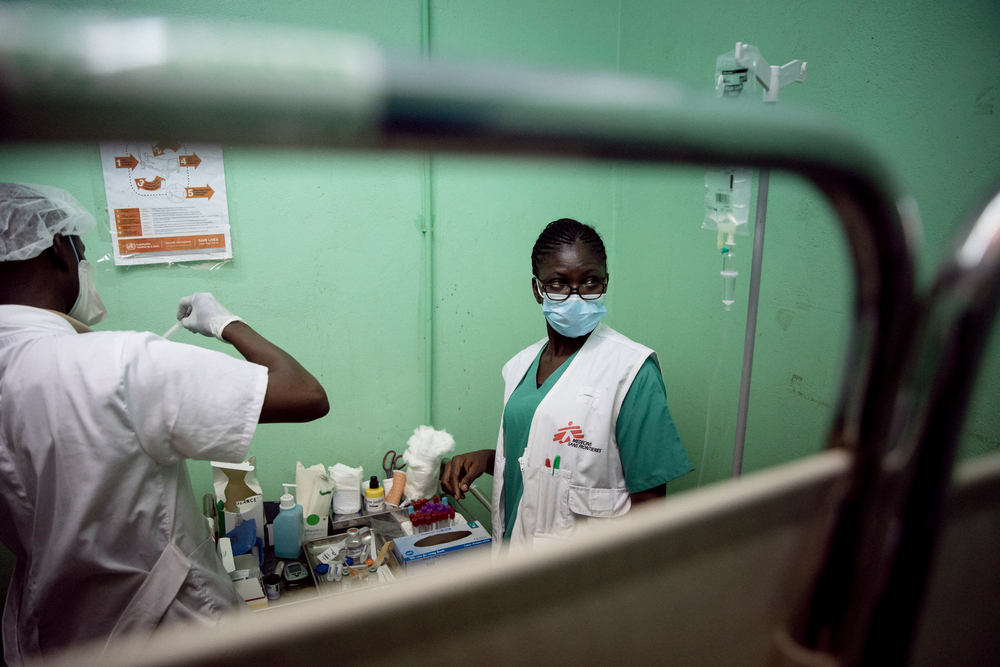
Dans les établissements de santé soutenus par MSF, nous rencontrons les gens qui se cachent derrière ces chiffres de l’infection à VIH à un stade avancé. Dans nos programmes en République démocratique du Congo (Kinshasa et Masisi), en République centrafricaine (Bangassou et Bangui) et en Guinée (Conakry), de 36 % à 53 % des nouvelles patientes et nouveaux patients identifiés comme séropositifs au niveau des soins de santé primaires présentaient un stade avancé de la maladie.
Les obstacles à l’accès aux soins (notamment les frais d’utilisation, les distances à parcourir jusqu’aux établissements de santé, l’insécurité et la stigmatisation) expliquent le retard des malades à se faire soigner dans nos projets. Le corps médical du service de traitement de l’infection à VIH à un stade avancé soutenu par MSF à l’hôpital Donka de Conakry, en Guinée, est confronté à certains des cas les plus complexes de VIH avancé – environ un patient ou une patiente sur cinq ne survivra pas. Cependant, le personnel médical trouve la force de continuer à travailler et à aider autant de malades que possible.
Depuis 2017, l’Organisation mondiale de la santé recommande que tous les adultes qui entrent ou réintègrent le système de soins subissent un test CD4 afin d’identifier l’infection à VIH à un stade avancé et de commencer des soins de santé appropriés. Un ensemble de mesures pour le diagnostic précoce et la prise en charge des principales infections opportunistes a bien été défini. Le déploiement de ces mesures a toutefois été très lent et, dans la pratique, rarement mis en œuvre, avant tout en raison d’un manque de financement. La crise sanitaire a fortement réduit la capacité des ressources nationales pour la santé dans de nombreux pays, rendant tout progrès significatif dépendant d’un financement externe. Avec la diminution continue du financement international pour la lutte contre le VIH depuis 2018, les ressources disponibles pour commencer à mettre en œuvre ou à étendre les mesures de dépistage et de traitement de base pour le VIH à un stade avancé sont très limitées – à la fois dans les hôpitaux, mais encore plus dans les structures de soins de santé primaires.
Par exemple, la Guinée a inclus pour la première fois un module sur l’infection à VIH à un stade avancé dans sa dernière demande de financement au Fonds mondial de lutte contre le sida, la tuberculose et le paludisme pour sa subvention 2024-2026. Mais, pour tenir dans une enveloppe budgétaire globale déjà surchargée, le montant prévu pour l’infection à VIH à un stade avancé est ridiculement faible (224 330 $ CA sur 77 767 500 $ CA de subvention pour le VIH). Avec ces ressources restreintes, le pays ne sera pas en mesure de couvrir ne serait-ce qu’une fraction des besoins.
Le prix des produits destinés à la lutte contre le sida est un élément clé qui influe également sur le nombre de personnes qui ont accès au dépistage et aux soins. La campagne « Time for $5 » de MSF montre comment le fournisseur de solutions de diagnostic Cepheid, propriété de l’entreprise américaine Danaher, surfacture fortement les pays à faibles et moyens revenus pour ses tests GeneXpert. On utilise ces tests pour diagnostiquer des maladies telles que la tuberculose, le VIH, l’hépatite, Ebola et les infections sexuellement transmissibles. Une étude récente de MSF montre que Cepheid et Danaher pourraient facturer 5 dollars par test médical tout en réalisant un bénéfice. Au lieu de cela, ils triplent ou quadruplent ce prix, même dans les pays les plus pauvres du monde. En conséquence, des millions de personnes sont aujourd’hui privées de l’accès à des outils qui leur sauveraient la vie.
Autre obstacle à la prise en charge de l’infection à VIH à un stade avancé : le retrait du marché des appareils CD4, et en particulier des appareils POC PIMA d’Abbott et BD FACSPresto, sans que des solutions de remplacement appropriées soient disponibles. Si les cartouches sont toujours produites pour les appareils existants, ce ne sera bientôt plus le cas, car le test n’est plus considéré comme suffisamment rentable. À ce jour, le taux de CD4 a été un point de passage essentiel vers des soins essentiels; l’absence de diagnostic du taux de CD4 signifie un diagnostic trop tardif, avec un temps précieux perdu pour inverser la tendance de la maladie et de sauver des vies. Sans la mise à disposition la plus large possible d’un test de numération des lymphocytes T CD4, il sera impossible de mettre fin à la menace de santé publique qu’est le sida.
Certains pays retardent la mise en œuvre de l’ensemble des mesures de base de lutte contre la maladie en raison d’un manque de financement ou d’accès au dépistage des CD4 ou à d’autres tests de laboratoire, comme le LAM-TB. Dans ces pays, on ne constate pas de progrès en ce qui concerne l’implantation de mesures de dépistage et de soins pour ces maladies. Celles-ci sont notamment l’histoplasmose et d’autres infections fongiques, des infections bactériennes graves et le sarcome de Kaposi (KS)[2] – une maladie virulente qui provoque des lésions de la peau, de la bouche, de la gorge, des ganglions lymphatiques et des organes. Elle constitue un fardeau important dans les régions où la prévalence du VIH est élevée, bien qu’elle puisse être traitée et qu’elle entraîne la mort si elle n’est pas traitée. Avant la mise en place du traitement antirétroviral, elle était le signe révélateur du sida et reste aujourd’hui l’une des infections opportunistes négligées liées au sida. Le traitement comporte de la chimiothérapie ou de la radiothérapie, qui ne sont pas toujours disponibles dans les pays à revenu faible ou intermédiaire. Et lorsqu’il est disponible, les capacités s’avèrent souvent limitées (un seul service dans un hôpital pour un pays entier) et très coûteuses. Cela laisse donc la plupart des personnes touchées à l’écart des soins et à risque d’une mort douloureuse.
Le tableau ci-dessus est assez déprimant. Pourtant, on dispose aujourd’hui de davantage d’outils pour lutter contre le VIH qu’il y a quelques années. Ainsi, la prophylaxie préexposition (PrEP) à longue durée d’action constitue un outil de prévention prometteur qui doit être mis à disposition à un prix abordable dans les pays à faible revenu. Il existe aussi des tests rapides aux points de service pour les maladies infectieuses transmissibles (CD4, TB-LAM, Crag) et un nouveau test rapide pour l’histoplasmose est sur le point d’arriver sur le marché. Les modèles axés sur les personnes, fournis avec le soutien des communautés et des organisations de la société civile ou par celles-ci, sont reconnus comme la voie à suivre. Mais ces modèles resteront-ils hors de portée des gens qui en ont besoin de toute urgence?
Le renouvellement de l’engagement financier des bailleurs de fonds internationaux et des gouvernements s’impose de toute urgence pour combler les lacunes. Sans celui-ci, il sera impossible de continuer à innover et à supprimer les obstacles entravant l’éradication, d’ici 2030, de cette menace de santé publique que constitue le sida. Nous savons comment faire la différence dans des millions de vies, et nous savons comment prévenir des centaines de milliers de décès, mais l’engagement commun est loin d’être à la hauteur des besoins.
[1] Distribution of advanced HIV disease from three high HIV prevalence settings in Sub-Saharan Africa: a secondary analysis data from three population-based cross-sectional surveys in Eshowe (Afrique du Sud), Ndhiwa (Kenya) and Chiradzulu (Malawi)—PubMed (nih.gov)https://pubmed.ncbi.nlm.nih.gov/31679482/
[2] MSF report: Kaposi’s Sarcoma: AIDS neglected cancer (en anglais).