Ebola en Ouganda : l’épidémie en quatre questions
Entre le 20 septembre, date à laquelle l’épidémie d’Ebola en Ouganda a été déclarée, et le 2 octobre, 43 cas d’Ebola ont été confirmés et 29 décès ont été signalés (9 confirmés et 20 probables). Médecins Sans Frontières (MSF) collabore avec le ministère de la Santé pour mettre en place les premières actions d’urgence visant à lutter contre la propagation de la maladie.
Au cours des dix dernières années, MSF est plusieurs fois intervenue lors d’épidémies d’Ebola, notamment en Afrique de l’Ouest (Guinée, Liberia, Sierra Leone) entre 2014 et 2016 et en République démocratique du Congo entre 2018 et 2020. Ces différentes épidémies provoquées par la souche Zaïre du virus ont été suivies d’avancées sur le plan scientifique avec notamment l’homologation de deux vaccins et de traitements. Cependant, le variant relativement rare du virus (dit « souche Soudan ») en cause dans l’épidémie en cours en Ouganda soulève plusieurs défis médicaux et opérationnels pour les équipes sur place. La propagation de la maladie exige le développement rapide de solutions de détection et de traitements efficaces dans ce pays qui a été relativement épargné par les épidémies au cours de la dernière décennie.
-
1. Dispose-t-on de vaccins pour lutter contre cette épidémie?
La particularité de l’épidémie d’Ebola qui touche actuellement l’Ouganda tient à son variant, la souche Soudan, pour laquelle il n’existe pas de vaccin. Des discussions sont en cours à l’Organisation mondiale de la Santé (OMS) afin de déterminer quel candidat vaccin pourrait être déployé dans le cadre d’un nouvel essai clinique, en vue d’une possible homologation. D’ici là, et en l’absence d’un vaccin ayant prouvé son efficacité face à ce variant, une grande partie de la réponse doit être repensée.
En effet, le vaccin rVSV (fabriqué par Merck) homologué pour le virus Ebola de souche Zaïre est aujourd’hui un atout dans le cadre des réponses aux épidémies liées à cette souche. Il peut être utilisé pour limiter la propagation de la maladie dans le cadre d’une stratégie de vaccination dite « en ceinture », c’est-à-dire en vaccinant les personnes ayant été en contact avec des malades et les personnes dites « contact de contact », ainsi que le personnel soignant. Un autre vaccin (fabriqué par Johnson & Johnson) peut, lui, être utilisé à la fois pendant les épidémies pour les personnes à risque d’exposition au virus, et à titre préventif avant les épidémies pour les personnes en première ligne de la réponse ou celles vivant dans les zones encore non touchées par l’épidémie.
Dans le cadre de l’épidémie d’Ebola en Ouganda, l’ensemble des intervenants et des intervenantes en santé vont devoir se passer de cet outil jusqu’à ce que des essais soient menés à terme et qu’un vaccin soit trouvé. Médecins Sans Frontières se tient d’ailleurs prête à soutenir cette recherche, comme ce fut le cas lors des essais cliniques réalisés en 2019 par Johnson & Johnson pour le vaccin sur la souche Zaïre, en République démocratique du Congo (RDC).
-
2. Dispose-t-on d’un traitement médical contre la souche Soudan?
Les essais cliniques menés en RDC entre 2018 et 2019 ont permis d’identifier des traitements, basés sur l’utilisation d’anticorps monoclonaux (Mab114 et regn-eb3). Ce sont là des anticorps spécifiques à un virus qui augmentent significativement les chances de survie.
Ces anticorps ne sont toutefois efficaces que pour un virus donné, et ne le sont donc pas contre la souche Soudan de la maladie. À défaut de pouvoir compter sur cet outil, le traitement repose sur la prise en charge des symptômes de la maladie et les soins intensifs afin d’améliorer les chances de survie des patients et des patientes : compensation des pertes de liquides, apport en oxygène, suivi des paramètres sanguins et cardiaques, etc.
Comme dans toutes les épidémies d’Ebola, les mesures de protection et de contrôles des infections au sein des centres de santé sont donc primordiales afin de limiter les contaminations, notamment lors des soins apportés aux personnes malades. « La protection du personnel de santé qui se retrouve en première ligne est une préoccupation majeure de MSF. Il faut aussi protéger les soignants et les soignantes pour assurer la continuité du système de santé et les former aux standards de prévention et de contrôle des infections (PCI), mais aussi mettre à disposition des équipements de protection », précise le Dr Guyguy Manangama, responsable adjoint des programmes d’urgence à MSF.
Depuis la déclaration de l’épidémie, les autorités ougandaises ont confirmé le décès de deux membres du personnel de santé, soit un médecin et une sage-femme.
-
3. Sans vaccins ni traitement, sur quels éléments peut-on agir pour limiter la propagation?
Lors d’une épidémie d’Ebola, la proximité du dispositif de réponse avec les personnes des zones touchées est fondamentale. « Nous savons que plus les personnes sont prises en charge tôt, plus leur chance de survie est grande. Dans le cas d’une maladie qui n’a pas de premiers symptômes distinctifs, puisqu’ils se rapprochent par exemple de ceux du paludisme ou d’autres virus fébriles comme la typhoïde, l’enjeu principal est l’accès rapide à l’information, au diagnostic et aux soins. Dans les épidémies d’Ebola, trop de personnes arrivent encore aux centres de santé à un stade avancé de la maladie, voire meurent chez elle, contaminant par ailleurs d’autres personnes. C’est ce que nous devons éviter », explique le Dr Manangama.
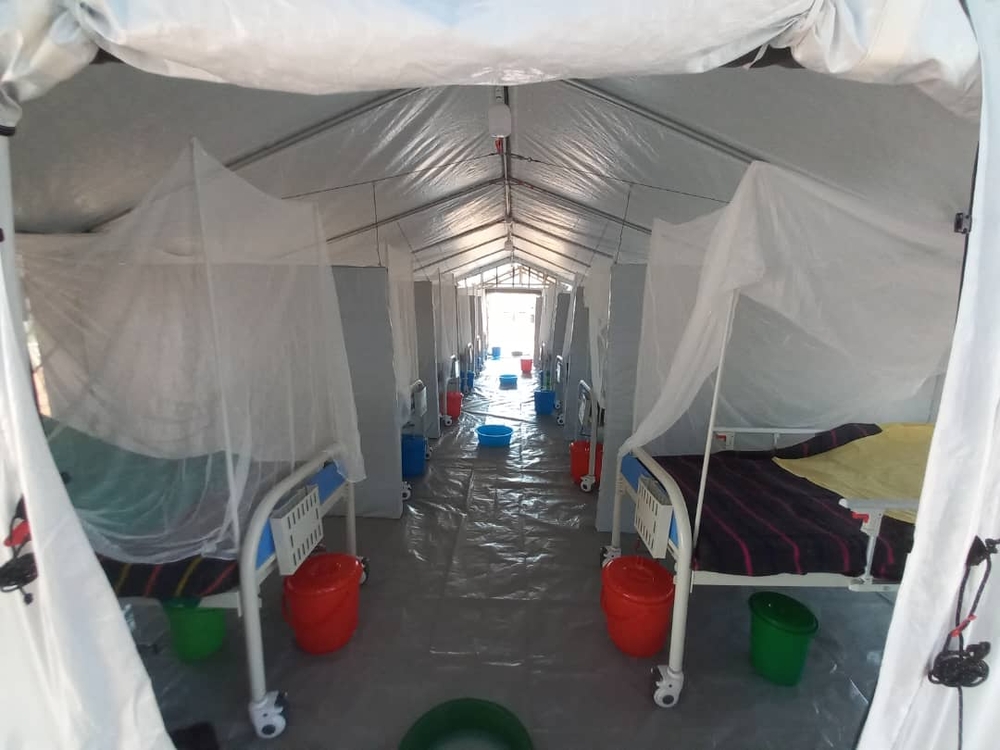
Pour cela, MSF préconise la mise en place, d’une part, de petits centres ou unités d’isolement dans lesquels les patients et les patientes peuvent recevoir les premiers soins au plus proche de leurs lieux de vie, et d’autre part sur des centres de référence de plus grande taille avec un plateau de soins plus large pour les personnes aux stades avancés de la maladie. Par le passé, la centralisation de la prise en charge des cas dans les grands centres a souvent entraîné le rejet de la réponse et alimenté les rumeurs au sein des communautés.
C’est dans ce cadre que MSF souhaite soutenir la réponse en Ouganda, en mettant en place une unité d’isolation de 36 lits disposant d’une capacité de soins intensifs pour les cas suspects et confirmés à Mubende, et des centres de plus petite taille dans les sous-districts touchés, par exemple à Madudu (l’épicentre de l’épidémie qui se situe à 25 km de la capitale de district). Nos équipes sur places prévoient également de collaborer avec des hôpitaux pour leur permettre de devenir des centres de référence pour les membres du personnel soignant qui seraient touchés par la maladie.
-
4. Que sait-on de la propagation de l’épidémie?
Lors d’une épidémie d’Ebola, il est fondamental de pouvoir dépister rapidement les personnes infectées, et d’identifier les personnes avec qui elles ont été en contact (« les cas contact »), qui se situent parfois loin des foyers épidémiques identifiés. Actuellement, des cas ont été confirmés dans cinq districts, ce qui implique une identification et un suivi des contacts sur une partie relativement grande du territoire.
De plus, bien que l’épidémie ait été officiellement déclarée le 20 septembre, un certain nombre de décès suspects potentiellement liés à la maladie ont été enregistrés dès le mois d’août dans la région touchée. Comme c’est souvent le cas au début d’une flambée d’Ebola, la recherche des cas et des « cas contacts » a un temps de retard par rapport à la propagation de l’épidémie. Dans ce contexte, il est fondamental de reconstruire le plus précisément possible les premières étapes de l’épidémie pour pouvoir déployer le dispositif de dépistage et de soins partout où cela est nécessaire.
Par ailleurs, la connaissance et la compréhension de la maladie par les personnes des zones touchées par le virus, ainsi que leur adhésion à la réponse est indispensable. Ainsi, des moyens de surveillance et de recherche des contacts à l’échelle communautaire sont nécessaires pour pouvoir identifier rapidement les personnes potentiellement contaminées. Une fois ces personnes identifiées, il faut être en mesure de permettre aux malades et à leurs proches d’accéder à des soins de santé adaptés ou de s’isoler durant 21 jours en cas de contact. Il est donc important de lever les éventuelles barrières sociales ou économiques (coût du transport, des visites dans les centres de santé, coûts liés à la perte d’activité avec notamment des distributions de nourritures ou de trousses pour pouvoir s’isoler chez soi…) et de proposer un soutien psychologique aux malades et à leurs proches.
Des outils informatiques peuvent également faciliter le suivi de l’épidémie en temps réel. Pendant la 10e épidémie d’Ebola en RDC, entre 2018 et 2020, Épicentre, la branche épidémiologique de MSF, a développé de nouveaux outils pour faciliter la coordination globale des activités épidémiologiques, comprenant des outils de suivi et de collecte systématique de données des patients et patientes, des rapports automatisés et une plateforme Web pour visualiser les données sur la gestion des cas et l’évolution de l’épidémie. Pour la première fois dans une épidémie d’une telle ampleur, le même outil de surveillance a été utilisé sur tous les sites, ce qui a permis de rassembler efficacement un ensemble de données combinées et complètes sur les établissements de santé Ebola. MSF se tient aujourd’hui prête à mettre ces outils à disposition des autorités sanitaires ougandaises.
La maladie à virus Ebola est une maladie grave et souvent mortelle. Le taux de létalité des personnes atteintes par la maladie peut en effet atteindre jusqu’à 90 % lors de flambées épidémiques. Les premiers symptômes ressemblent à ceux d’autres maladies : une fatigue fébrile subite et brutale, des douleurs musculaires, des maux de tête et un mal de gorge. Ils peuvent toutefois être suivis de vomissements, de diarrhées, d’une éruption cutanée, de symptômes d’insuffisance rénale et hépatique et, dans certains cas, d’hémorragies internes et externes (par exemple, saignement des gencives, sang dans les selles).
Le virus a été découvert en 1976 en République démocratique du Congo (RDC). Il existe plusieurs variants de la maladie, la souche Zaïre ayant été le plus souvent en cause lors des épidémies de cette dernière décennie. Sept flambées épidémiques du virus Ebola de souche Soudan ont déjà eu lieu depuis la découverte du virus, dont quatre en Ouganda et trois au Soudan. La dernière épidémie d’Ebola en Ouganda a eu lieu en 2019, la dernière de souche Soudan en 2012.