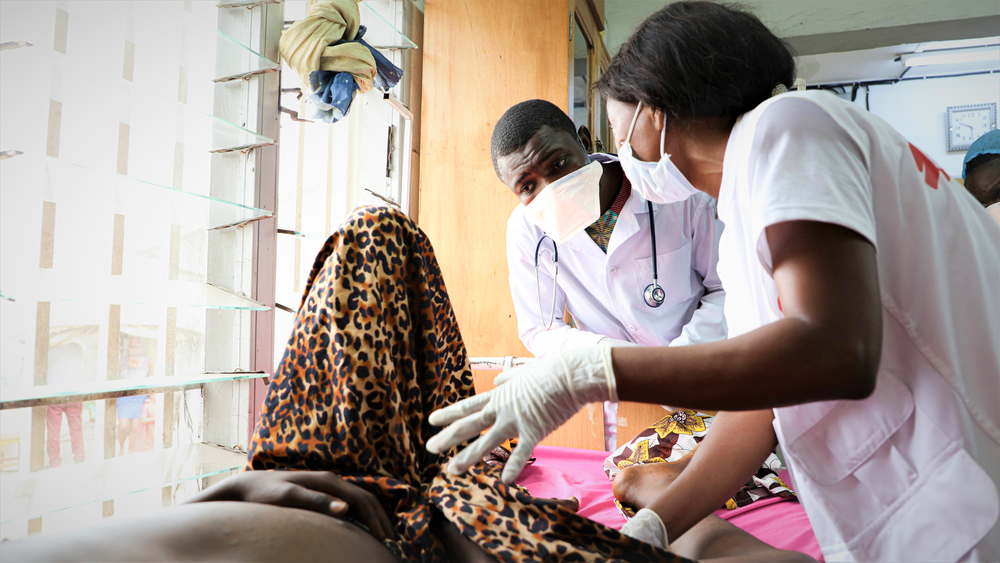
VIH/SIDA en RDC : derrière les progrès, d’immenses défis subsistent
En 2002, les équipes de Médecins Sans Frontières (MSF) ouvraient à Kinshasa le premier centre de traitement ambulatoire offrant une prise en charge gratuite aux personnes vivant avec le VIH en République démocratique du Congo (RDC). Vingt ans plus tard, si des progrès considérables ont été enregistrés dans le pays, des lacunes majeures subsistent encore dans l’accès au dépistage et au traitement, causant des milliers des décès évitables chaque année.
Lorsque les portes du centre de traitement de MSF s’ouvrent en mai 2002, la situation est critique : plus d’un million d’hommes, de femmes et d’enfants vivent alors avec le VIH en RDC, mais le traitement antirétroviral (ARV) y est rare et hors de prix. Au début des années 2000, le virus y tue entre 50 000 et 200 000 personnes chaque année, selon l’ONUSIDA.
« À l’époque, être infecté par le VIH équivalait pour beaucoup à une condamnation à mort, explique la Dre Maria Mashako, coordinatrice médicale pour MSF en RDC. Les traitements antirétroviraux existaient, mais ils étaient extrêmement chers et donc inaccessibles pour l’écrasante majorité des gens. Même MSF, dans les premiers mois du centre, n’avait pas d’ARV et devait se contenter de soigner les symptômes et les infections opportunistes. C’était très dur. »
Testée positive en 1999, Clarisse Mawika, 60 ans, a bien connu cette période sombre.

« Je n’aime pas repenser à ces années-là, dit-elle. Quand on m’a annoncé le résultat de mon dépistage, je me suis dit : prépare ton enterrement. Heureusement, ma famille s’est cotisée pour m’envoyer des médicaments d’Europe. Mais à un moment, elle n’a plus eu les moyens de payer. J’ai dû arrêter le traitement pendant plusieurs mois. Mon état a commencé à se détériorer. C’est à ce moment qu’une connaissance m’a parlé de MSF. »
MSF, moteur d’avancées contre le VIH/SIDA
Première structure de soins à offrir le traitement ARV gratuitement aux malades à Kinshasa, le centre de traitement de MSF a rapidement été submergé par un nombre élevé de personnes n’ayant d’autres possibilités de se soigner.
« C’était juste intenable », se remémore la Dre Mashako, encore jeune médecin au milieu des années 2000. « Les consultations commençaient à l’aube et se terminaient durant la nuit. Il y avait tellement de malades… »
Pour élargir l’accès aux soins et aux traitements, MSF s’est lancée dans un programme d’appui à des centres de santé et des hôpitaux. À Kinshasa seulement, nos équipes ont soutenu une trentaine de structures de soins au cours des deux dernières décennies. Ces structures permettent d’offrir gratuitement des tests de dépistage et d’assurer l’accès aux traitements et à des soins de qualité.
MSF a également mis sur pied un modèle de soins pilote qui permettait pour la première fois à du personnel infirmier de prescrire le traitement et d’assurer le suivi de malades vivant avec le VIH. Il s’agit là d’une initiative cruciale puisque, jusqu’alors, seule une poignée de médecins par province était autorisée à le faire.
En 20 ans, ces investissements ont permis de mettre près de 19 000 personnes sous traitement ARV gratuit dans la capitale congolaise et de former d’innombrables travailleurs et travailleuses de la santé du ministère.
« Cet appui médical était fondamental, mais ne suffisait pas, poursuit la Dre Mashako. Il fallait désengorger les structures de soins tout en rapprochant le traitement des patients et des patientes. En collaboration avec le réseau national d’associations de patients, nous avons décidé d’implanter des postes de distribution d’ARV, directement gérés par les malades. »
Clarisse fut l’une des chevilles ouvrières du lancement des « PODIs », ces postes de distribution communautaires. « Quand nous avons lancé les deux premiers postes à Kinshasa en 2010, moins de vingt malades s’y approvisionnaient, se souvient-elle. Aujourd’hui, il y a des PODIs dans huit provinces, et plus de 10 000 personnes viennent y chercher leurs médicaments. » L’approche s’est révélée si efficace qu’elle a finalement été intégrée dans le plan national de lutte contre le VIH/SIDA.
Le VIH avancé, miroir des lacunes dans la lutte
La situation en 2022 est incomparable avec celle de 2002 : l’accès au traitement a été largement étendu et, ces dix dernières années, le nombre de nouvelles infections a chuté de moitié. Malheureusement, le travail mené par MSF depuis 20 ans en RDC s’est inscrit dans un contexte d’insuffisance des moyens disponibles dans le pays pour financer la lutte contre le VIH/SIDA et assurer l’accès au traitement et aux soins pour tout le monde.

« En 2008, face au grand nombre de gens qui arrivaient à un stade avancé de la maladie, nous avons décidé d’aller encore plus loin et de mettre sur pied une unité d’hospitalisation gratuite pour les malades à un stade avancé, explique la Dre Mashako. Quand nous l’avons implantée, nous ne pensions pas que cette unité serait toujours pleine plus d’une décennie plus tard. Nous avons doublé sa capacité initiale, mais nous devons parfois dresser des tentes pour accueillir des patients et des patientes. Cela reflète les immenses difficultés qui persistent dans la lutte contre le VIH/SIDA en RDC. »
Depuis son ouverture, plus de 21 000 personnes ont été hospitalisées dans ce centre de soins spécialisé de MSF.
« En 2021, l’ONUSIDA estimait qu’un cinquième des 540 000 personnes vivant avec le VIH en RDC n’avait pas accès au traitement et que 14 000 malades étaient décédées des suites du VIH dans le pays, poursuit la Dre Mashako. En tant que médecin, ça me révolte de voir encore autant de vies perdues pour rien. »
« C’est une réalité que nous dénonçons depuis des années, explique la Dre Mashako. Le niveau des financements disponibles est en grande partie responsable de l’absence de dépistage volontaire gratuit, du manque de formation des prestataires de soins, des ruptures chroniques d’intrants et des disparités massives entre provinces. »
Selon le Programme national de lutte contre le VIH/SIDA, seules trois provinces ont les équipements adéquats pour assurer la mesure de la charge virale des malades. Cette mesure est pourtant essentielle pour évaluer l’évolution de l’infection et l’efficacité de leur traitement. Ces dernières années, on a même observé certains reculs. Ainsi, les activités destinées à réduire la transmission du VIH de la mère à l’enfant — par le dépistage des femmes enceintes et la mise sous traitement — sont en baisse. Un quart des enfants nés d’une mère séropositive n’a pas eu accès à la prophylaxie pédiatrique à la naissance, notamment à cause des ruptures d’ARV pédiatriques. Plus globalement, les deux tiers des enfants vivant avec le VIH ne sont pas sous traitement ARV.

« Sans une accélération des efforts, on ne vaincra pas le VIH en RDC, s’inquiète la Dre Mashako. Si j’avais un vœu à faire, c’est que nous ne soyons plus là dans 20 ans à soigner autant de malades », conclut-elle.
En 2022, MSF appuie le ministère de la Santé dans la prise en charge du VIH/SIDA à Kinshasa et dans six provinces de la RDC (Nord-Kivu, Sud-Kivu, Maniema, Ituri, Kasaï Oriental et Kongo Central). Cet appui se traduit par la prise en charge directe des patients et des patientes, de formations pour les prestataires de soins et d’une mise à disposition d’intrants.